Revista de Hepatologia - MORFOLOGIA HEPÁTICA (aspectos de interesse clínico)
Maio/Junho 2000
ESTEATOSE HEPÁTICA NÃO ALCOÓLICA
Dra.
Marta Deguti
Médica Pesquisadora da Disciplina de Gastroenterologia
da FMUSP
Cada vez mais se torna comum aos clínicos atender pacientes assintomáticos com enzimas hepáticas elevadas e ultra-som de abdome sugerindo esteatose hepática, através de exames de rotina ou triagem em bancos de sangue.
Nos Estados Unidos, uma pesquisa em Ambulatório de Hepatologia apresenta a esteato-hepatite não alcoólica (EHNA) como o terceiro diagnóstico mais freqüente, superada apenas pela hepatopatia alcoólica e hepatite crônica pelo vírus C (Bacon, B. R. et al.).
Em nosso meio, 10 de 40 (25%) dos doadores de sangue (Fundação Pró-Sangue - Hemocentro de São Paulo) apresentam elevação crônica da alanina aminotransferase sérica e, quando submetidos à biópsia hepática, receberam-se portadores de EHNA.
O número de casos de EHNA pode ser ainda maior se considerarmos a possibilidade de muitos casos de cirrose criptogênica terem sido originados em uma esteato-hepatite.
O
conceito de esteatose hepática não
alcoólica compreende um amplo espectro de
lesőes, que variam de esteatose focal leve a formas
com
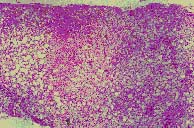 |
Hematoxilina-cosina: esteatose macrovesicular, com focos de infiltrado inflamatório predominantemente constituídos de células polimorfonucleares em zona III de Rappaport. Presença de corpúsculos hialinos de Mallory, vacuolização nuclear e hepatócitos balonizados. |
necrose, em um processo que pode levar à cirrose. A esteato-hepatite não alcoólica (EHNA), nomenclatura utilizada pela primeira vez em 1980 por LUDWIG e cols., corresponde às hepatopatias que cursam com sinais histológicos de agressão inflamatória e deposição de colágeno, num aspecto morfológico indiferenciável da doença hepática alcoólica, em indivíduos não etilistas.
Diversos outros termos, como hepatite pseudoalcoólica, hepatite similar à alcoólica, hepatite com esteatose, esteatonecrose e hepatite diabética, foram utilizados em alusão a essa mesma hepatopatia. Contudo, EHNA é o que se afirmou pela maior aceitação no decorrer do tempo.
A biópsia é fundamental ao diagnóstico de EHNA porque os exames de imagem não são capazes de detectar fibrose ou inflamação hepática com fidedignidade. A esteatose predominante é macrovesicular, com células inflamatórias polimorfonucleares em região perivenular e discreto infiltrado linfomononuclear portal. A fibrose apresenta gradiente de quantidade de colágeno maior junto à vênula hepática terminal, reduzindo-se em direção ao espaço-porta (LEE, 1998).
O
quadro clínico-laboratorial é quase
sempre pouco expressivo e inespecífico. Os
pacientes podem apresentar sintomas dispépticos,
dor em hipocôndrio direito e hepatomegalia.
Dentre as enzimas hepáticas, a alanina-aminotransferase
é a que se altera mais freqüentemente,
mas seu nível de elevação não
traduz o estadiamento da hepatopatia.
 |
Coloração Tricrômio Masson: esteato-hepatite grau 4 (cirrose). Esteatose predominantemente macrovesicular, com focos de atividade inflamatória e disposição de colágeno em região perivenular (zona III de Rappaport), como também em região pericelular, formando septos que delimitam nódulos e poupam o espaço-porta. |
A relação entre os níveis de aspartato-aminotransferase e alanina-aminotransferase (AST/ALT) é menor que dois, e freqüentemente inferior a um, dado que é importante na diferenciação da doença alcoólica.
A EHNA é classicamente descrita em mulheres na quinta ou sexta década de vida, em obesos, diabéticos não insulino dependentes e hiperlipidêmicos. Foi também descrita na lipodistrofia, na abetalipoproteinemia, nas cirurgias de 'bypass' jejunoileal e nas gastroplastias em obesos, para perda de peso; na nutrição parenteral, na derivação biliopancreática e em enterectomias.
Drogas, como glicocorticóides, hormônios estrogênicos sintéticos em doses maciças, tamoxifeno, amiodarona e, mais recentemente, substâncias químicas por via inalatória, como às que estão expostos profissionais da indústria petroquímica, também são referidas como causa de EHNA.
Mais recentemente, alguns autores vêm observando a ocorrência de EHNA em indivíduos sem nenhum desses antecedentes, mas com níveis de ferritina e saturação de ferro elevados, pigmento de siderose em tecido hepático e com mutação do gene HFE, da hemocromatose hereditária. Os pacientes com essas características apresentariam EHNA com características de maior agressividade, ou seja, atividade necroinflamatória e deposição de fibrose mais acentuada.
Até o momento, o único tratamento eficaz descrito consiste na perda de massa corpórea mediante aumento da atividade física e dieta hipocalórica, quando a EHNA está relacionada à obesidade. Outras formas de tratamento, como antibioticoterapia para esterilização da flora colônica, ácido ursodeoxicólico, hipoglicemiantes orais e antioxidantes vêm sendo propostos, mas ainda aguardam esclarecimentos na literatura científica em relação ao benefício que representam.
www.fugesp.org.br
FUGESP - Fundaçăo Médico-Cultural de Gastroenterologia e Nutriçăo
de Săo Paulo
Rua Itacolomi, 601 - 4ş andar - Conjunto 46 - Higienópolis - Cep: 01239-020
- Săo Paulo - SP
© Copyright 2005, FUGESP